Insulin: Tất cả những gì một người bệnh tiểu đường cần phải biết
Bạn thân mến!
Nếu bạn bị bệnh tiểu đường nhưng chưa biết gì về Insulin – đó chắc chắn là một sai lầm tệ hại nhất. Hãy đọc ngay bài viết dưới đây để cùng xem bạn đã biết những gì về Insulin?
Nội dung
Insulin là gì?

Insulin là một loại hoóc môn mà cơ thể chúng ta tạo ra để giữ mức đường huyết trong phạm vi bình thường. Nó được tạo ra bởi các tế bào beta trong tuyến tụy. Công việc chính của Insulin là chuyển glucose từ máu của chúng ta vào các tế bào của cơ thể để tạo ra năng lượng. Nếu bạn không có đủ insulin, glucose sẽ tích tụ trong máu thay vì cung cấp năng lượng cho cơ thể.
Với bệnh tiểu đường loại 1, cơ thể không tạo ra bất kỳ loại insulin nào và do đó insulin phải được tiêm thường xuyên mỗi ngày để sống. Với bệnh tiểu đường loại 2, cơ thể không tạo ra đủ insulin, hoặc insulin được tạo ra không hoạt động tốt. Tiêm insulin đôi khi cần thiết để kiểm soát lượng đường trong máu.
Các loại insulin
Insulin tác dụng nhanh và ngắn giúp giảm lượng đường trong máu vào bữa ăn và insulin tác dụng trung gian hoặc dài giúp quản lý nhu cầu chung của cơ thể. Cả hai đều giúp quản lý lượng đường trong máu.
Insulin được phân nhóm theo thời gian nó hoạt động trong cơ thể. Năm loại insulin khác nhau từ tác dụng nhanh đến tác dụng dài. Khi bạn được chẩn đoán loại bệnh mắc phải, bạn sẽ được bác sĩ kiểm tra và xác định loại insulin phù hợp.
Trước khi tiêm insulin có mây, bút hoặc lọ cần được lăn nhẹ nhàng giữa hai bàn tay của bạn để đảm bảo insulin được trộn đều (cho đến khi nó trông có màu trắng đục). Đừng sử dụng insulin rõ ràng nếu nó xuất hiện nhiều mây.
Thông thường, mọi người cần cả insulin tác dụng nhanh và dài. Sự kết hợp khác nhau sẽ mang lại hiệu quả trong điều trị nếu như bạn thực hiện đúng.
Phân loại insulin theo thời gian bắt đầu và thời gian kéo dài của tác dụng
Năm loại insulin bao gồm:
• Insulin tác dụng nhanh
• Insulin tác dụng ngắn
• Insulin tác dụng trung gian
• Insulin hỗn hợp
• Insulin tác dụng dài.
Insulin tác dụng nhanh
Insulin tác dụng nhanh bắt đầu hoạt động trong khoảng từ 2,5 đến 20 phút sau khi tiêm. Hành động của nó là cao nhất trong khoảng từ một đến ba giờ sau khi tiêm và có thể kéo dài đến năm giờ. Loại insulin này hoạt động nhanh hơn sau bữa ăn, tương tự như insulin tự nhiên của cơ thể, làm giảm nguy cơ đường huyết thấp (đường huyết dưới 4 mmol / L). Khi bạn sử dụng loại insulin này, bạn phải ăn ngay sau khi tiêm.
Một số loại insulin tác dụng nhanh hiện đang có là:
• Fiasp và NovoRapid® (insulin aspart)
• Humalog® (insulin lispro)
• Apidra® (insulin glulisine).
Insulin tác dụng ngắn
Insulin tác dụng ngắn cần nhiều thời gian hơn để bắt đầu hoạt động so với các loại insulin tác dụng nhanh.
Insulin tác dụng ngắn bắt đầu hạ đường huyết trong vòng 30 phút, do đó bạn cần tiêm 30 phút trước khi ăn. Nó có tác dụng tối đa hai đến năm giờ sau khi tiêm và kéo dài trong sáu đến tám giờ.
Insulins tác dụng ngắn hiện có:
• Actrapid®
• Humulin® R.
Insulin tác dụng trung gian
Insulins tác dụng trung gian và tác dụng dài thường được gọi là insulins nền hoặc cơ bản.
Các insulins tác dụng trung gian có bản chất kết tủa và cần được trộn đều.
Những insulins này bắt đầu hoạt động khoảng 60 đến 90 phút sau khi tiêm, cao điểm từ 4 đến 12 giờ và kéo dài trong khoảng từ 16 đến 24 giờ.
Insulins tác dụng trung gian hiện có sẵn:
• Humulin® NPH (insulin isophane của người)
• Protaphane® (một loại insulin isophane của người).
Insulin tác dụng dài
Các loại thuốc bảo vệ lâu dài hiện có:
• Lantus® (insulin glargine) - giải phóng insulin chậm, đều đặn mà không có tác dụng đỉnh rõ ràng. Một mũi tiêm có thể kéo dài đến 24 giờ. Nó thường được tiêm một lần một ngày nhưng có thể được thực hiện hai lần mỗi ngày.
• Toujeo (insulin glargine) - loại insulin này có sức mạnh 300 đơn vị mỗi ml, do đó, gấp ba lần nồng độ của các loại insulin khác ở Úc. Nó được đưa ra một lần một ngày và kéo dài ít nhất 24 giờ. Không nên nhầm lẫn với Lantus thông thường có cường độ 100 đơn vị mỗi ml. Toujeo được cung cấp cho an toàn chỉ bằng một cây bút dùng một lần. Toujeo cho một hồ sơ glucose chậm hơn, ổn định hơn, đặc biệt là trong đêm.
• Levemir® (detemir insulin) hèslow, giải phóng insulin ổn định mà không có tác dụng đỉnh rõ ràng và có thể kéo dài đến 18 giờ. Nó thường được tiêm hai lần mỗi ngày.
Mặc dù những loại thuốc này có tác dụng lâu dài, nhưng chúng rõ ràng và không cần pha trộn trước khi tiêm.
Insulin hỗn hợp
Insulin hỗn hợp chứa một sự kết hợp trộn sẵn giữa insulin tác dụng rất nhanh hoặc tác dụng ngắn, cùng với insulin tác dụng trung gian.
Các loại hỗn hợp hiện đang có sẵn là:
• insulin tác dụng nhanh và tác dụng trung gian
• Ryzodeg 70:30 (Độ khử tác dụng dài 70%, Aspart nhanh 30%)
• NovoMix® 30 (30% nhanh chóng, 70% Protaphane trung gian)
• Humalog® Mix 25 (25% nhanh chóng, 75% NPH Humulin trung gian)
• Humalog® Mix 50 (50% nhanh chóng, 50% NPH Humulin trung gian)
• insulin tác dụng ngắn và trung gian
• Mixtard® 30/70 (ngắn 30%, 70% Protaphane trung gian)
• Mixtard® 50/50 (50% ngắn, 50% Protaphane trung gian)
• Humulin® 30/70 (ngắn 30%, NPH Humulin trung gian 70%).
>>> Bệnh nhân tiểu đường nên tập thể dục như thế nào? Các vấn đề liên quan ảnh hưởng ra sao?
Thiết bị dùng để tiêm insulin là gì?
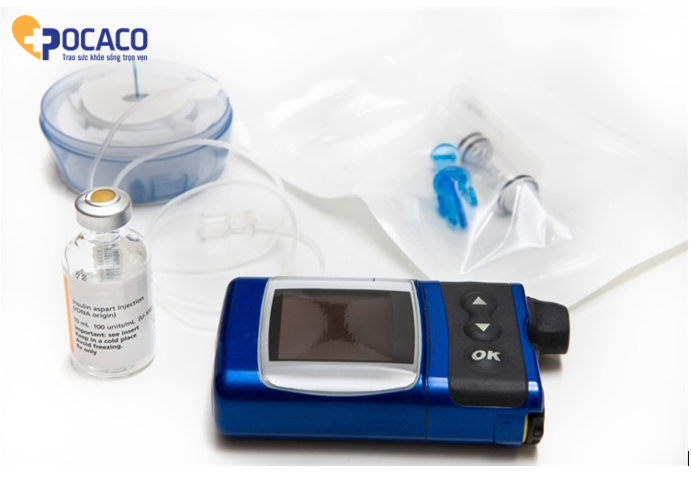
Thiết bị phân phối insulin khác nhau có sẵn. Các lựa chọn chính là ống tiêm, bút insulin và bơm insulin.
Ống tiêm insulin
Ống tiêm được sản xuất theo các biện pháp 30 đơn vị (0,3 ml), 50 đơn vị (0,5 ml) và 100 đơn vị (1,0 ml). Kích thước của ống tiêm cần thiết sẽ phụ thuộc vào liều insulin. Ví dụ, dễ dàng hơn để đo liều 10 đơn vị trong ống tiêm 30 đơn vị và 55 đơn vị trong ống tiêm 100 đơn vị.
Các kim trên ống tiêm có chiều dài từ 6 - 8 mm Bác sĩ hoặc chuyên gia y tá bệnh tiểu đường của bạn sẽ giúp bạn quyết định ống tiêm và kích cỡ kim nào phù hợp với bạn.
Ống tiêm insulin chỉ sử dụng một lần. Hầu hết người bệnh không còn sử dụng ống tiêm để tiêm insulin. Bây giờ họ sử dụng bút insulin để thuận tiện hơn.
Bút insulin
Các công ty insulin đã thiết kế bút insulin (dùng một lần hoặc tái sử dụng) để sử dụng với nhãn hiệu insulin của riêng họ.
Bút insulin dùng một lần đã có hộp mực insulin trong bút. Chúng bị loại bỏ khi chúng trống, khi chúng đã ra khỏi tủ lạnh trong một tháng hoặc khi đạt đến ngày sử dụng.
Bút insulin có thể tái sử dụng đòi hỏi phải lắp hộp mực insulin hoặc 'đầy bút' (3 ml, chứa 300 đơn vị insulin). Khi hoàn thành, một hộp mực hoặc bút mới được chèn vào.
Hộp mực bút cũng cần được loại bỏ một tháng sau khi bắt đầu nếu insulin vẫn còn trong hộp mực.
Bác sĩ hoặc nhà giáo dục y tá bệnh tiểu đường sẽ tư vấn cho bạn về loại bút phù hợp với nhu cầu của bạn.
Kim bút là kim dùng một lần bắt vít vào thiết bị bút insulin để cho phép tiêm insulin. Chúng có sẵn ở các độ dài khác nhau, dao động từ 4 - 12,7 mm. Tuy nhiên nghiên cứu khuyến nghị sử dụng kim bút cỡ 4 - 5 mm. Độ dày của kim (thước đo) cũng khác nhau - thước đo càng cao, kim càng mịn. Điều quan trọng là kim bút mới được sử dụng với mỗi lần tiêm. Nhà giáo dục y tá bệnh tiểu đường của bạn có thể tư vấn cho bạn về chiều dài kim thích hợp và cho bạn thấy kỹ thuật tiêm đúng.
Bơm insulin
Máy bơm insulin là một thiết bị lập trình nhỏ chứa một lượng insulin và được đeo bên ngoài cơ thể. Bơm insulin được lập trình để đưa insulin vào mô mỡ của cơ thể (thường là bụng) thông qua ống nhựa mỏng được gọi là bộ tiêm truyền hoặc bộ. Chỉ insulin tác dụng nhanh được sử dụng trong máy bơm.
Bộ tiêm truyền có kim mịn hoặc ống thông linh hoạt được đưa vào ngay dưới da. Điều này được thay đổi hai đến ba ngày một lần.
Máy bơm được lập trình sẵn để tự động cung cấp một lượng nhỏ insulin liên tục để giữ mức đường huyết ổn định giữa các bữa ăn. Các cá nhân có thể hướng dẫn máy bơm cung cấp một lượng insulin mỗi lần ăn, tương tự như cách tuyến tụy thực hiện ở những người không mắc bệnh tiểu đường.
Máy bơm insulin không phù hợp với tất cả mọi người. Nếu bạn đang cân nhắc sử dụng một loại, bạn phải thảo luận trước với nhóm chăm sóc sức khỏe bệnh tiểu đường của bạn.
Vị trí tiêm insulin

Insulin được tiêm qua da vào mô mỡ được gọi là lớp dưới da. Nó không nên đi vào cơ bắp hoặc trực tiếp vào máu, vì điều này thay đổi tốc độ hấp thu và hoạt động của insulin.
Hấp thu insulin khác nhau tùy thuộc vào nơi mà cơ thể được tiêm. Bụng hấp thụ insulin nhanh nhất và được hầu hết mọi người sử dụng. Cánh tay trên, mông và đùi có tốc độ hấp thụ chậm hơn và cũng có thể được sử dụng.
>>>> 7 siêu thực phẩm cho bệnh tiểu đường
Các yếu tố làm tăng tốc độ hấp thụ insulin
Sự thay đổi trong việc hấp thụ insulin có thể gây ra những thay đổi về mức đường huyết. Hấp thụ insulin được tăng lên bởi:
• tiêm vào một khu vực tập thể dục như đùi hoặc cánh tay
• nhiệt độ cao do tắm nước nóng, tắm, chai nước nóng, spa hoặc phòng tắm hơi
• xoa bóp khu vực xung quanh vị trí tiêm
• tiêm vào cơ bắp - điều này khiến insulin được hấp thụ nhanh hơn và có thể khiến mức đường huyết giảm quá thấp.
Các yếu tố làm chậm hấp thu insulin
Hấp thụ insulin có thể bị trì hoãn bằng cách:
• sử dụng quá mức của cùng một vị trí tiêm, khiến cho vùng dưới da bị sần hoặc sẹo (được gọi là teo mỡ)
• insulin bị lạnh (ví dụ: nếu tiêm insulin ngay sau khi lấy từ tủ lạnh)
• hút thuốc lá.
Các ống tiêm, kim bút, ống dẫn và lancet đã qua sử dụng phải được vứt bỏ trong hộp đựng vật sắc nhọn, không bị đâm thủng và có nắp đậy an toàn. Những hộp đựng này thường có màu vàng và có sẵn thông qua các hiệu thuốc, bệnh viện và các cửa hàng thiết bị y tế có bán.
>>> 5 hành vi rủi ro khi bạn có loại 2: Khiến tình trạng bệnh của bạn tệ hại hơn
Lưu trữ insulin
Insulin cần được lưu trữ chính xác. Điều này bao gôm:
• lưu trữ insulin chưa mở ở bên trong tủ lạnh
• giữ nhiệt độ tủ lạnh từ 2 đến 8 ° C
• đảm bảo rằng insulin không bị đóng băng
• một lần mở, giữ nó ở nhiệt độ phòng (dưới 25 ° C) không quá một tháng và sau đó xử lý nó một cách an toàn
• tránh giữ insulin dưới ánh sáng mặt trời trực tiếp.
Nhiệt độ cực cao (nóng hoặc lạnh) có thể làm hỏng insulin nên không hoạt động bình thường. Không được để ở nơi có nhiệt độ trên 30 ° C. Vào mùa hè, xe của bạn có thể bị nóng như vậy (trên 30 ° C) vì vậy đừng để insulin ở đó.
Có nhiều túi đựng insulin cách điện khác nhau (như FRIO) có sẵn để vận chuyển insulin.
Những khuyến cao An toàn khi sử dụng insulin
Đừng dùng insulin nếu:
• Rõ ràng insulin đã chuyển sang màu đục
• insulin đục có vón cục hoặc vảy trong đó, hoặc có thể nhìn thấy cặn insulin ở bên trong lọ, hộp đựng thuốc hoặc hộp mực và không thể hòa tan bằng cách xoay nhẹ
• đã hết hạn sử dụng
• nó đã bị đóng băng hoặc tiếp xúc với nhiệt độ cao
• một lọ, hộp đựng bút hoặc hộp mực đã được sử dụng hoặc đã ra khỏi tủ lạnh lâu hơn một tháng.
Ghi lại mức đường huyết và liều insulin của bạn
Giữ một bản ghi về mức đường huyết của bạn sẽ giúp bạn và chuyên gia chăm sóc sức khỏe của bạn biết khi nào cần điều chỉnh liều insulin.